- Décalage de rythme circadien veille/sommeil avec :
- Un endormissement très tardif le soir, généralement plus de 2h après l’horaire conventionnel ou désiré par le patient
- Un réveil spontané également très tardif en fin de matinée voire début d’après-midi si la personne n’est pas soumise à une contrainte horaire.
- Le sommeil est de bonne qualité et de durée normale en l’absence de contraintes.
- En cas de réveil « forcé » à un horaire socialement conventionnel dans le cadre de la scolarité ou des activités professionnelles, l’enfant peut présenter :
- De grandes difficultés à se réveiller le matin nécessitant parfois plusieurs réveils et/ou l’intervention de personnes extérieures
- Une confusion matinale et/ou une somnolence importante, en particulier entre 8h et 10h.
- La dette de sommeil engendrée et la somnolence ressenties peuvent entrainer des tentatives de compensations comme des siestes ou la consommation d’excitants ou de sédatifs, qui contribuent à renforcer le décalage.
paragraphe
Caractéristiques du syndrome
Définition
Manifestations associées
- Elles sont parfois au premier plan :
- Absentéisme scolaire, retard chronique en classe, échec scolaire
- Troubles de l’humeur et syndrome dépressif, voire idées suicidaires
- Plainte d’insomnie chronique
- Accidents de la voie publique ou « presque-accidents » causés par la somnolence
Facteurs favorisants
- Antécédents familiaux (4)
- Utilisation fréquente des écrans jusqu’au coucher
- Chronotype « du soir »
- Troubles psychiatriques : Trouble anxieux, dépression, trouble de la personnalité avec processus d’évitement social (5)
- Troubles neuro-développementaux : TDAH, Troubles du Spectre Autistique
Faire le diagnostic en médecine générale
L’anamnèse est en adéquation avec les critères cités ci-dessus objectivés par un agenda du sommeil rempli pendant 14 jours. Version vierge ici
Exemple d’agenda du sommeil :
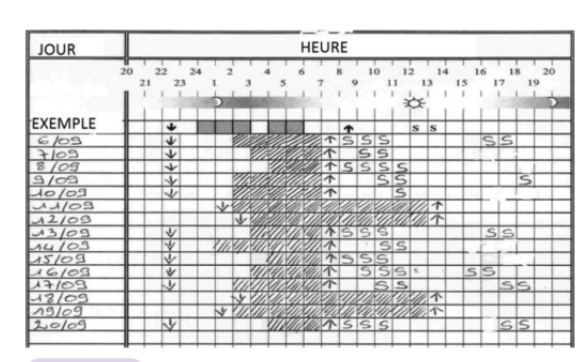
- Utilisation d’échelles d’évaluation de la somnolence (lien vers le questionnaire PDSS) et du chronotype (lien vers le questionnaire rMEQ) - (6–10)
Diagnostics différentiels
- Insomnie chronique :
Lorsqu’on laisse l’occasion à la personne insomniaque de dormir sans contrainte horaire, les difficultés d’endormissement persistent quel que soit l’horaire de coucher.
Il existe fréquemment des réveils nocturnes associés aux difficultés d’endormissement.
Le réveil matinal peut-être légèrement décalé mais il n’est pas aussi tardif que lorsqu’il existe un syndrome de retard de phase. - Hypersomnolence (hypersomnie, narcolepsie) :
Il peut exister les mêmes symptômes diurnes (réveil difficile, somnolence diurne et siestes inopinées), mais la latence d’endormissement est bien moindre (en général, moins de 8 minutes lors d’un TILE).
La quantité de sommeil totale sur 24h est supérieure d’au moins 2h à la norme pour l’âge (cf: tableau), et les symptômes diurnes persistent, même lorsqu’une dette de sommeil potentielle est compensée. Le sommeil est fréquemment agité et jugé peu réparateur.
Il existe souvent une prise de poids importante précédent le début des symptômes.
| Age de l'enfant | 0-3 mois | 4-11 mois | 12-24 mois | 3-5 ans | 6-13 ans | 14-17 ans |
| Durée de sommeil moyenne recommandée | 14-17h | 12-15h | 11-14h | 10-13h | 9-11h | 8-10h |
- Syndrome d’apnées du sommeil :
Il n’y a pas de difficultés d’endormissement. Le sommeil est fréquemment perçu comme agité et peu reposant. Les ronflements nocturnes et les pauses respiratoires y sont souvent associés. Il peut y avoir des réveils nocturnes fréquents, une énurésie, une transpiration nocturne excessive, des céphalées matinales. Le sommeil est fréquemment agité.
Les symptômes diurnes persistent, même lorsqu’une dette de sommeil potentielle est compensée - Hygiène de sommeil insuffisant ou déficit de sommeil simple
- Rythme veille/sommeil normal avec rythmes décalés de manière intermittente, sans retentissement ni gêne fonctionnelle
- Retard de phase intentionnel en raison d’un trouble de la personnalité avec processus d’évitement social (11)
Que faire ?
- Respect strict des règles d’hygiène du sommeil :
- Éviter la consommation d’excitants (sodas, café, thé, boissons chocolatées, traitements stimulants etc…) ou de sédatifs
- Promouvoir une activité physique quotidienne suffisante en journée, pratiquée plus de 2h avant le coucher
- Éviter l’exposition aux écrans, en particulier le soir
- Mettre en place des horaires de levers matinal strictes et réguliers, y compris les jours sans contraintes horaires (vacances, w.ends et jours fériés)
- Favoriser l’exposition à la lumière du jour, notamment durant la matinée
- Éviter les siestes, en particulier l’après-midi
- Dépister et prendre en charge les troubles psychologiques associés
- En cas d’échec de ces mesures : Avis spécialisé en médecine du sommeil pour éliminer un diagnostic différentiel et instaurer un traitement médicamenteux, une photothérapie ou une chronothérapie si nécessaire
Sources
- Lovato N, Gradisar M, Short M, Dohnt H, Micic G. Delayed Sleep Phase Disorder in an Australian School-Based Sample of Adolescents. J Clin Sleep Med JCSM Off Publ Am Acad Sleep Med. sept 2013;9(9):939-44.
- Sivertsen B, Pallesen S, Stormark KM, Bøe T, Lundervold AJ, Hysing M. Delayed sleep phase syndrome in adolescents: prevalence and correlates in a large population based study. BMC Public Health. 11 déc 2013;13:1163.
- Saxvig IW, Pallesen S, Wilhelmsen-Langeland A, Molde H, Bjorvatn B. Prevalence and correlates of delayed sleep phase in high school students. Sleep Med. févr 2012;13(2):193-9.
- Polymorphism in the PER3 Promoter Associates with Diurnal Preference and Delayed Sleep Phase Disorder [Internet]. [cité 13 déc 2021]. Disponible ici
- Sivertsen B, Harvey AG, Lundervold AJ, Hysing M. Sleep problems and depression in adolescence: results from a large population-based study of Norwegian adolescents aged 16–18 years. Eur Child Adolesc Psychiatry. août 2014;23(8):681-9.
- Lecendreux M, Konofal E. ECHELLE DE SOMNOLENCE ADAPTEE A L’ENFANT ET A L’ADOLESCENT : ESEA. :1.
- Drake C. ECHELLE PEDIATRIQUE DE SOMNOLENCE DIURNE (PDSS). :1.
- Díaz-Morales JF. Morningness–Eveningness Scale for Children (MESC): Spanish normative data and factorial invariance according to sex and age. Personal Individ Differ. déc 2015;87:116-20.
- Anfray DFV. QUESTIONNAIRE DE « SOMNOL-ENFANCE » pour le dépistage de la somnolence excessive chez l’enfant (3 à 8 ans). :1.
- Taillard J, Mullens E. Republication de : Les outils validés pour le diagnostic des troubles du rythme circadien veille-sommeil (TRCVS) chez les adultes et enfants. Médecine Sommeil. sept 2019;16(3):169-73.
- American Academy of Sleep Medicine, Société Française de Recherche et Médecine du Sommeil. Classification Internationale des Pathologies du Sommeil. Traduite de L’International Classification of Sleep Disorders third version. 3ème Edition. 2014.
- Dauvilliers Y. Les troubles du sommeil. Elsevier Health Sciences; 2019. 457 p.
- Thirion DM, Challamel DM-J. Le sommeil, le rêve et l’enfant. Albin Michel. 2011.
- Challamel M-J, Franco P, Hardy M. Le sommeil de l’enfant. Masson. 2012.
- Mindell JA, Owens JA. A Clinical Guide To Pediatric Sleep, Diagnosis and management of sleep problems. Lippincott Williams AND Wilkins; 3e édition. 2015.

