- L’insomnie de l’adolescent correspond à :
- Des difficultés d’endormissements, des réveils nocturnes et/ou un éveil matinal trop précoce
- Ayant des répercussions sur la qualité de vie du patient (fatigue, somnolence), le métabolisme (prise de poids), les apprentissages (difficultés de concentration et de mémorisation), et sur l'humeur (syndrome dépressif, anxiété).
- Depuis plus de 3 mois, à une fréquence d’au moins 3 fois par semaine.
- La prévalence de l’insomnie est évaluée entre 17 et 39% dans cette tranche d’âge
Définition
Particularités du sommeil de l’adolescent
- Les besoins de sommeil à l’adolescence sont compris entre 8 et 10h par nuit.
- Pourtant, le temps de sommeil moyen des adolescents est en baisse depuis le siècle dernier. Ils dorment en moyenne 50 minutes de moins que dans les années 1990.
- La plupart des adolescents ne connaissent pas les bons comportements de sommeil à adopter.
Quelles sont les causes de l’insomnie de l’adolescent ?
- Période de vulnérabilité aux troubles du sommeil, d’origine multifactorielle :
- L’adolescence est une période de transformations importantes (construction de l’autonomie, évolutions des relations sociales, rapport au corps)
- Il existe un décalage de phase physiologique à cet âge, alors que la pression scolaire augmente avec des horaires de cours plus précoces.
- Ce phénomène est accentué par l’utilisation récente des outils numériques
- Une mauvaise hygiène de sommeil et une consommation excessive d'excitants (sodas, boissons contenant des dérivés de la caféine, tabac, etc.) peuvent favoriser l'insomnie
- Les plaintes d’insomnie chez l’adolescent, comme les plaintes somatiques, peuvent représenter un signe d’alerte d’une souffrance psychologique
Insomnie de l’adolescent et consommation d’écrans
- Les troubles du sommeil à l’adolescence sont fortement reliés au mésusage des écrans.
- Effets néfastes de la consommation d’écrans sur le sommeil :
- Diminution du temps de sommeil (décalage de l’horaire de coucher, décalage de la sécrétion de mélatonine, effet stimulant des écrans)
- Fragmentation du sommeil : utilisation nocturne de plus en plus fréquente dans la population adolescente, notamment des téléphones (connexions aux réseaux sociaux, échanges de messages)
- Cyberaddiction entrainant un plus fort risque de troubles psychiatriques (dépression, trouble anxieux) qui favorisent à leur tour les troubles du sommeil
- Impact négatif sur la qualité de sommeil en cas d’utilisation de contenus violents (jeux vidéo en particulier)
- Types de consommation à risque :
- Utilisation interactive des écrans (téléphones, consoles, ordinateurs)
- Utilisation au lit
- Présence d’écrans dans l’espace-nuit (smartphone, TV, ordinateur ou console)
- Utilisation > 2 heures/jour et en particulier durant l’heure qui précède l’endormissement
Que faire ?
Recherche d’un mal-être associé à la plainte d’insomnie
- Les adolescents n’ont pas régulièrement recours aux soins en cas de difficultés, alors qu’il s’agit d’une période de plus grande vulnérabilité psychologique.
- Ils communiquent peu leurs ressentis, qui se manifestent plus fréquemment à travers des comportements ou des plaintes somatiques
- Toute consultation avec un adolescent peut être une occasion de dépister un mal-être. Après une première étape de discussion avec le ou les accompagnants, l'adolescent doit pouvoir bénéficier d'un entretien individuel avec le médecin. Cette étape de la consultation est l'occasion pour le médecin de rechercher d'éventuels signes d'appels d'une souffrance psychologique, et de laisser l'adolescent s'exprimer librement en cas de difficultés.
- Il existe un outil de dépistage validé pour le professionnel de santé : le BITS-Test (Brimades-Insomnies-Tabac-Stress) :
- 4 questions simples permettant d’évaluer le mal-être de l’adolescent. En cas de réponse positive à l’une d’entre elles, la question est approfondie par une 2ème question permettant de rechercher un signe de gravité.
- En cas de score > 3, il existe un risque d’idées suicidaires et d’auto-agressivité
- En savoir plus ici
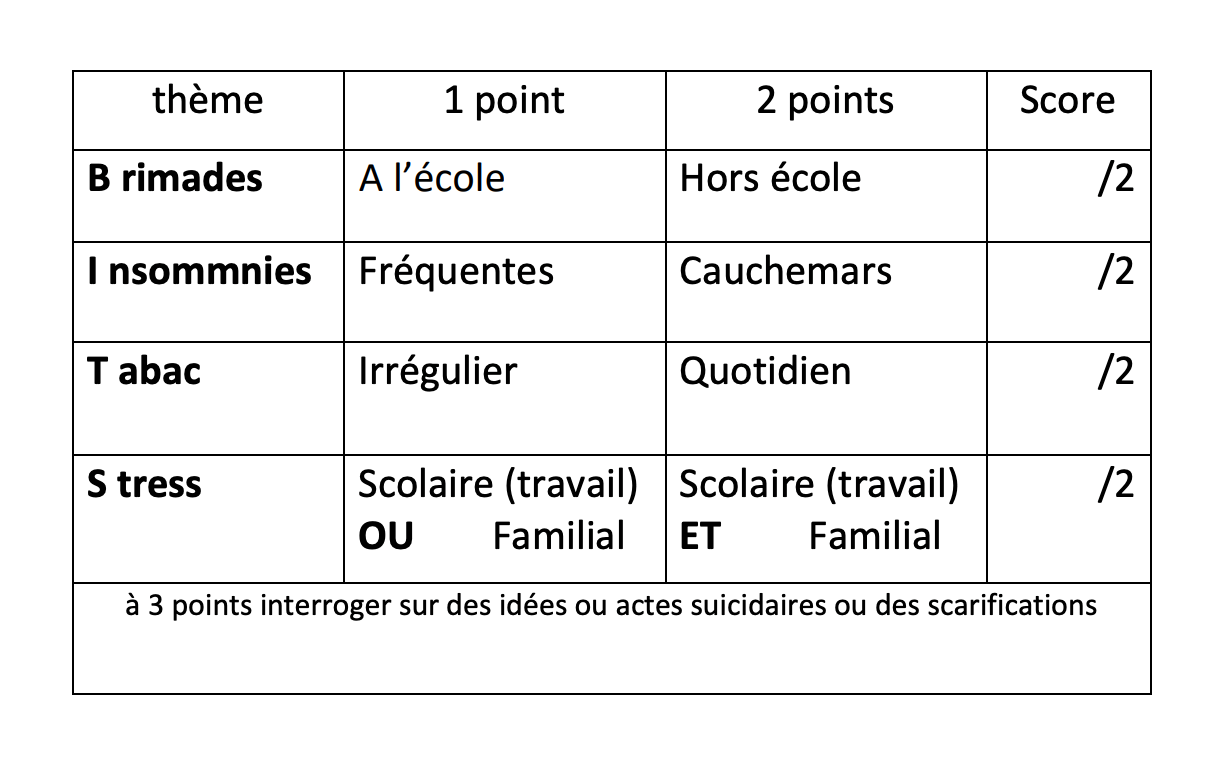
Disponible ici
- Outils de dépistage validé d’un épisode dépressif caractérisé de l’adolescent, à remplir par le patient : ADRS disponible ici
- Le trouble du sommeil peut également être révélateur d’un trouble anxieux
- En cas d’absentéisme scolaire associé, une évaluation pédopsychiatrique est recommandée
Organiser une consultation dédiée et objectiver le trouble
- Utilisation de l’agenda du sommeil : A faire remplir en amont de la consultation. Version vierge ici
Exemple d’agenda du sommeil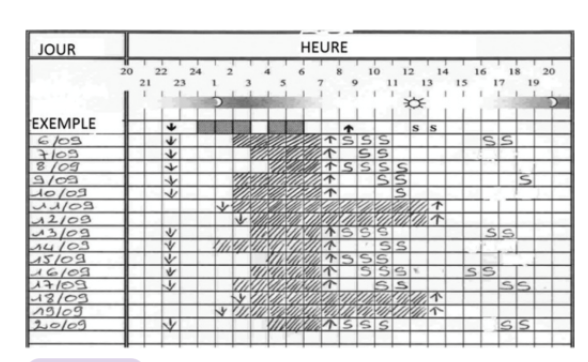
Méthode de remplissage : - Pendant 10 à 15 jours le matin au réveil (évaluation de la nuit) et le soir au coucher (évaluation de la journée)
- Noter la date et le jour de la semaine dans la colonne de gauche
- ↓ Pour l’heure à laquelle l’enfant est mis au lit (même si l’endormissement n’est pas immédiat)
- Hachurer les heures de sommeil au cours de la nuit
- ↑ pour l’heure de lever
- En cas de lever durant la nuit/sieste durant la journée, réutiliser le même système pour chaque lever/coucher et chaque période de sommeil
- Vous pouvez consigner des remarques éventuelles (nuit hors du domicile, occasion particulière, épisode de terreur ou de cauchemars, fièvre, etc.)
- « S » pour les périodes de somnolence durant la journée
- Évaluer la gravité du trouble : questionnaire d’index de sévérité de l’insomnie ISI. Disponible ici
Différencier l’insomnie du retard de phase
- Les deux types de troubles sont fréquemment liés chez l’adolescent.
- Lorsque le retard de phase prédomine, il n’y a pas de difficultés d’endormissement si l’adolescent se couche à l’heure où il s’endort habituellement.
- Le sommeil est de bonne qualité, sans réveils nocturnes, et le réveil est retardé en fin de matinée, voire début d’après-midi en l’absence de contraintes.
- Dans l’insomnie, le réveil peut être légèrement retardé, mais ce décalage reste modéré.
Rétablir une bonne hygiène du sommeil
L’utilisation des écrans doit être encadrée :
- Elle doit être évitée dans l’heure qui précède le coucher
- Il ne doit pas y avoir d’écrans dans la chambre à coucher. Les smartphones peuvent être déposés dans un lieu inaccessible avant le coucher par exemple.
- Le temps d’utilisation ne devrait pas dépasser 2h par jour
- L’utilisation des écrans au lit est à proscrire
- Éviter la consommation d’excitants (tabac, sodas, café, thé, etc.) après 17h, éviter la consommation d'alcool et de cannabis qui peuvent favoriser l'endormissement mais qui déteriorent la qualité du sommeil, modifier si possible les traitements pouvant entraîner une insomnie (méthylphénidate à longue durée d'action, corticoides, antiépileptiques tels que la Lamotrigine, etc...)
- Activité physique quotidienne suffisante (> 1h par jour), et pratiquée en journée (> 2h avant le coucher)
- Horaires de coucher/lever matinal réguliers, y compris les jours sans contraintes horaires (vacances, weekends et jours fériés).
- Le repas du soir doit être équilibré et pris > 2h avant le coucher. Eviter les protéines le soir et préférer les sucres lents.
- Un temps calme avant le coucher d’environ 30 minutes avant le coucher favorise l’endormissement (douche tiède, lecture…)
- Éviter les siestes trop longues (>1h) et/ou trop tardives (Après 16h)
- L’environnement de sommeil doit être silencieux et frais (18°C), l’obscurité est primordiale
Pour aller plus loin
- Prise en charge par un psychologue formé en thérapies cognitivo-comportementales
- Pas de traitements médicamenteux en 1ère intention chez l’adolescent
- Orientation vers un spécialiste en médecine du sommeil en cas de doute diagnostic ou de sévérité du trouble
- En cas de troubles du sommeil associés à un absentéisme scolaire, un trouble pédopsychiatrique doit être évoqué. Une évaluation neuropsychiatrique est recommandée.
Sources
1. Mindell JA, Owens JA. A Clinical Guide To Pediatric Sleep, Diagnosis and management of sleep problems. Lippincott Williams AND Wilkins; 3e édition. 2015.
2. American Academy of Sleep Medicine, Société Française de Recherche et Médecine du Sommeil. Classification Internationale des Pathologies du Sommeil. Traduite de L’International Classification of Sleep Disorders third version. 3ème Edition. 2014.
3. Comment qualifier le mal-être ? [Internet]. [cité 21 janv 2022]. Disponible ici
4. Turgeon, Lyse P Sophie. Intervention cognitivo-comportementale auprès des enfants et des adolescents. Presses de l’Université du Québec. 2012.
5. Challamel M-J, Franco P, Hardy M. Le sommeil de l’enfant. Masson. 2012.
6. Dauvilliers Y. Les troubles du sommeil. Elsevier Health Sciences; 2019. 457 p.
7. manifestations_depressives_fiche_de_synthese_reperage-diagnostic_et_strategie.pdf [Internet]. [cité 21 janv 2022]. Disponible ici
8. ORS_SOMMEIL_RAPPORT.pdf [Internet]. [cité 20 janv 2022]. Disponible ici
9. Prise en charge du patient adulte se plaignant d’insomnie en médecine générale [Internet]. Haute Autorité de Santé. [cité 21 janv 2022]. Disponible ici
10. Reiter J, Rosen D. The diagnosis and management of common sleep disorders in adolescents. Current Opinion in Pediatrics. août 2014;26(4):407‑12.
11. Kuhn BR, Elliott AJ. Treatment efficacy in behavioral pediatric sleep medicine. Journal of Psychosomatic Research. juin 2003;54(6):587‑97.
12. Bat-Pitault F, Viorrain M, Da Fonseca D, Charvin I, Guignard-Perret A, Putois B, et al. Troubles du sommeil de l’adolescent associés à un absentéisme scolaire : le pédopsychiatre est souvent déterminant pour une prise en charge efficace en consultation de somnologie. L’Encéphale. févr 2019;45(1):82‑9.
13. Troubles du sommeil de l’enfant et de l’adulte [Internet]. Collège des Enseignants de Neurologie. 2016 [cité 20 janv 2022]. Disponible ici
14. Gagnon C. VALIDATION DE L’INDEX DE SÉVÉRITÉ DE L’INSOMNIE DANS LES CLINIQUES DE MÉDECINE GÉNÉRALE. :94.

