- L’insomnie d’origine comportementale est la cause la plus fréquente des troubles du sommeil chez l’enfant :
- 25 à 50% des enfants de moins de 5 ans présentent un trouble du sommeil
- 70% de ces troubles sont d’origine comportementale et 30% sont symptomatiques d’une pathologie somatique, psychologique ou neuro-développementale.
- L’enfant présente des difficultés d’endormissement et/ou des réveils nocturnes fréquents, un réveil trop précoce et/ou un rythme veille/sommeil anarchique.
- Les difficultés de sommeil durent depuis plus de 3 mois et se produisent au moins 3 fois par semaine
Qu’est-ce que l’insomnie comportementale ?
Enjeux de la prise en charge de l’insomnie de l’enfant
- Le sommeil a un rôle crucial dans le développement de l’enfant. Une dette de sommeil chronique entraine des troubles du comportement, des difficultés de concentration/mémorisation et des troubles métaboliques.
- Une prise en charge précoce et adaptée diminue le risque de persistance à l’âge adulte
- Les difficultés de sommeil d’un enfant ont aussi un retentissement important sur l’équilibre familial
- Le risque de maltraitance est supérieur en cas d’insomnie et de pleurs d’un enfant
Affirmer l’insomnie comportementale
Objectiver le trouble : L’agenda du sommeil
| Méthode de remplissage | Exemple d’agenda du sommeil |
|---|---|
|
- Pendant 10 à 15 jours- Le matin au réveil (évaluation de la nuit) et le soir au coucher (évaluation de la journée) |
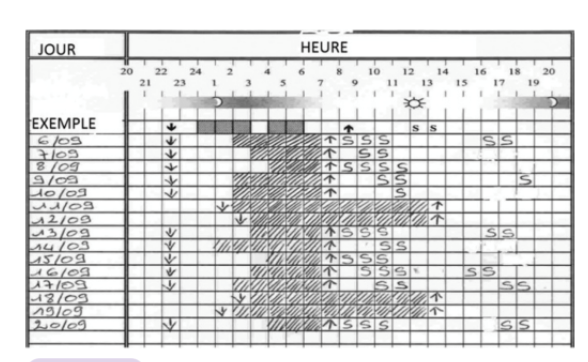 |
- Faire remplir un agenda du sommeil en prévision de la consultation : lien ici
Critères diagnostics
- Il existe un trouble de l’initiation et/ou de maintien du sommeil chez l’enfant depuis > 3 mois
- Les endormissements sont problématiques et difficiles
- Il existe un conditionnement anormal à l’endormissement (apparition fréquente entre 6 et 18 mois) :
- L’endormissement est retardé et le sommeil est perturbé si certaines conditions ne sont pas réunies au coucher : présence parentale, bercement, prise d’un biberon, voyage en voiture, bruit particulier, etc…
- En cas de réveil nocturne, une intervention d’un adulte sera nécessaire afin que ces conditions soient de nouveau réunies.
- L’enfant négocie les limites qui encadrent le coucher (apparition fréquente entre 18 mois et 3 ans) :
- Il refuse l’aller au lit, ou d’y retourner après un réveil nocturne, gagne du temps par des demandes répétées
- Les limites sont absentes ou inconstantes
- Il n’y a pas d’argument clinique ou anamnestique expliquant mieux le trouble
Éléments devant faire évoquer un diagnostic différentiel
|
- Ronflements nocturnes et/ou pauses respiratoires (SAOS) |
- Affections dermatologiques (eczéma, prurit) |
Que faire ?
Expliquer les particularités du sommeil de l’enfant
- Il existe des éveils physiologiques entre les cycles de sommeil d’une durée de quelques secondes à 15 minutes, durant lesquels l’enfant peut pleurer pour se rendormir. Ces pleurs ne manifestent pas toujours un besoin
- En cas d’intervention trop précoce durant ces phases, on peut réveiller véritablement l’enfant et provoquer un éveil plus durable.
- Il est donc recommandé de patienter 5 à 15 minutes avant d’intervenir en cas de pleurs, passés les 6 premiers mois de vie.
- Les cycles de sommeil sont courts (40 à 60min), il peut donc y avoir 5 et 8 réveils par nuit jusqu’à 18 mois
- L’enfant est capable d’apprendre à se rendormir seul entre 4 et 6 mois en moyenne, car c’est l’âge où il n’a plus besoin d’être nourri la nuit.
- L’endormissement autonome est un comportement appris.
- Les attentes vis à vis du sommeil du nourrisson doivent être adaptées : « Faire ses nuits » correspond à une capacité de sommeil consécutive de 6 à 8h d’affilés, soit pour un coucher autour de 20h, un réveil aux alentours de 4h, et non à une nuit complète de 20h à 8h.
Connaître la durée de sommeil moyenne et la répartition des siestes par âge*
| Age de l’enfant | Besoins de sommeil moyen par 24h | Nombre de siestes | Répartition des siestes | Durée moyenne des siestes |
|---|---|---|---|---|
| 4 à 6 mois | 14 – 15h | 3 siestes | Matin, début d’après-midi, fin d’après-midi | Matin : 2-3h Après-midi : 2-3h en 2 fois |
| 7 à 12 mois | 13-14h | 2 siestes | Matin, début d’après-midi | Matin : 1 à 2h Après-midi : 1 à 2h |
| 13-24 mois | 11-14h | 1 sieste | Début d’après-midi | 1 à 2h |
| 2 à 3 ans | 10-13h | 1 sieste | Début d’après-midi | 1 à 2h |
| 3 à 6 ans | 9-11h | 0 à 1 siest | Début d'après-midi |
1 à 2h |
Expliquer l’importance de limites stables et suffisantes encadrant le coucher
- La régularité des rythmes de veille/sommeil, et des habitudes qui précèdent le coucher (rituel du coucher) rassurent l’enfant, et constituent pour lui un repère.
- Autour de 2 à 3 ans, l’enfant affirme son autorité. Il teste les limites et manifeste son opposition. Cela peut se manifester par des demandes répétées au moment du coucher, directes ou déguisées (demande un verre d’eau, aller aux toilettes, etc…)
- Si on cède aux demandes de l’enfant, même après une longue période de négociation, il retiendra qu’il peut obtenir ce qu’il souhaite et cela renforcera le comportement inadéquat. Cela peut donc aggraver le phénomène.
- Le système du « laisser-passer » peut être une aide : L’enfant dispose de 2 à 3 « laisser-passer » lui permettant d’obtenir une réponse à ses demandes, une fois l’ensemble des laisser-passer utilisés, les parents ignoreront les nouvelles demandes jusqu’au lendemain matin
- Cette technique peut être combinée avec la technique d’extinction graduelle décrite dans l’onglet « méthodes comportementales ».
Rétablir une bonne hygiène de sommeil
|
Régulariser les rythmes de sommeil : |
- Horaires de coucher/lever et siestes stables et réguliers, y compris les week-ends et durant les vacances. Un enfant de moins de 6 ans devrait être couché entre 19h et 20h30. |
|
Mise en place d’un rituel du coucher : un repère pour l’enfant |
- Dès l’âge de 4 mois |
|
Veiller à ce que l’environnement de sommeil soit adéquat : |
- Chambre fraîche et silencieuse, obscurité la plus complète possible |
|
Conditions d’endormissement stables et inchangées durant la nuit : |
- Lors des micro-éveils nocturnes physiologiques, si l’enfant se trouve dans des conditions différentes de celles dans lesquels il s’est endormi, cela peut favoriser les perturbations de sommeil. |
|
Dissocier la tétée de l’endormissement à partir de 6 mois : |
- Dès l’âge de 6 mois, éviter que l’enfant s’endorme au sein ou au biberon, éviter de le nourrir dans la chambre à coucher |
|
Aide au sevrage de l’alimentation nocturne si besoin (> 6 mois, en l’absence d’anomalie de courbe de croissance) : |
- Réduire progressivement la quantité des biberons de 10 à 20mL chaque jour en veillant à éviter que l’enfant s’endorme en buvant. On peut essayer de retirer le biberon dès que l’enfant commence à s’endormir |
|
Les activités de la journée ont un impact sur le sommeil de nuit : |
- Éviter toute exposition aux écrans avant 3 ans, y compris indirecte |
Gestion des levers trop précoces
- L’enfant se réveille en 2ème partie de nuit et sollicite ses parents
- Différencier un problème comportemental d’une diminution des besoins de sommeil :
|
Insomnie comportementale |
Diminution des besoins de sommeil |
|
- L’enfant se rendort facilement dans le lit des parents et/ou |
- L’enfant ne se rendort pas dans le lit des parents, il est en forme toute la journée |
|
- Raccompagner l’enfant dans sa chambre |
- Raccourcir voire supprimer progressivement les siestes (d’abord matinal, puis fin d’après-midi, puis début d’après-midi) |
Mesures complémentaires : les méthodes comportementales
Quand peut-on les appliquer ?
- Les méthodes comportementales peuvent être mises en place à partir de l’âge de 6 mois
- Elles sont indiquées en complément des mesures d’hygiène du sommeil précédemment citées, si celles-ci ne suffisent pas
- Ces techniques appartiennent aux thérapies cognitivo-comportementales et permettent de rétablir un conditionnement adéquat à l’endormissement.
- Aborder les éventuels freins à l’application de la méthode en amont peut être une aide (bruits dans l’immeuble, peur de la fatigue, du retentissement sur le développement de l’enfant, etc…)
- L’adhésion des personnes qui s’occupent de l’enfant est indispensable pour permettre l’efficacité de la méthode. Si elle est appliquée aléatoirement, ou pendant une durée insuffisante, le trouble peut s’aggraver. Il n’est donc pas conseillé de chercher à convaincre une famille qui s’y oppose.
- Une prise en charge psychologique de la famille peut être proposée en parallèle
Les méthodes comportementales
|
Extinction progressive : |
Réduction progressive de la présence parentale |
Avance de l’heure du coucher (« fading ») |
|
Conditions préliminaires : |
||
|
- Coucher l’enfant après le rituel et quitter la chambre avant l’endormissement
- A la suite de cette première intervention, quitter à nouveau la chambre et patienter 10 minutes avant d’intervenir de la même manière, neutre et calme. |
Attendre que l’enfant s’endorme en s’éloignant progressivement du lit tous les 3 à 7 jours.
|
- Décaler le coucher à l’horaire auquel l’enfant s’endort habituellement |
|
En cas de manifestations de colère importante (vomissements provoqués, auto-agressivité…), il est bien sûr recommandé d’intervenir pour rassurer l’enfant et/ou le remettre au propre en restant le plus neutre possible : |
||
|
Chaque progression devra être valorisée et encouragée à partir de l'âge de 3 ans par un système de récompenses adaptées à l’âge peut être mis en place (ex : un moment privilégié partagé avec les parents le lendemain matin) |
||
|
Délais d’efficacité : entre 3 et 15 jours |
Délais d’efficacité : 10 à 15 jours |
Délais d’efficacité : 10 à 15 jours |
Avantages et inconvénients de chaque méthode
| Avantages | Inconvénients | |
|---|---|---|
| Extinction progressive | - Délais d’efficacité rapide | - Fréquente intensification initiale des pleurs et des manifestations d’opposition qui peuvent être impressionnantes et inquiétantes pour les parents |
| Réduction progressive de la présence parentale |
- Moins de manifestations d’opposition (pleurs, colères) que lors de l’extinction progressive |
- Délais d’efficacité plus longs que pour l’extinction progressive |
| Avance progressive de l’heure de coucher |
- Moins de manifestations d’opposition (pleurs, colères) que lors de l’extinction progressive |
- Délais d’efficacité plus longs que pour l’extinction progressive |
Laisser pleurer un enfant : Que dit la science ?
- Une méta-analyse de 2006 menée par l’académie américaine de médecine du sommeil démontre une efficacité des mesures de prise en charge comportementale des troubles du sommeil à court et moyen terme.
- La prise en charge précoce des troubles du sommeil de l’enfant, et l’information au parent diminue l’incidence des dépressions maternelles.
- Les études menées pour l’instant sur les effets à court, moyen et long terme des méthodes comportementales d’extinction progressive et de fading sur le niveau de stress, le lien d’attachement parent-enfant, et le comportement futur de l’enfant, n’ont pas mis en évidence d’effet délétère de ces méthodes. Néanmoins ces études restent pour le moment peu nombreuses et souvent peu puissantes.
- Le mécanisme physiopathologique qui expliquerait l’efficacité de ces méthodes est mal connu.
- Un trouble du sommeil non traité favorise les pathologies métaboliques tels que l'obésité, les troubles du comportement et les difficultés d’apprentissage. Il entraine également chez les parents des difficultés conjugales et un plus fort risque de dépression
En cas d’échec des mesures
- Réévaluer l’hygiène de sommeil ainsi que la fréquence du trouble en s'appuyant sur l’agenda du sommeil avant et pendant la prise en charge comportementale.
- La prescription de traitements médicamenteux est à proscrire chez l’enfant en l'absence de troubles du neuro-développement, qu’elle qu’en soit la nature.
- L’orientation vers un spécialiste du sommeil est indiquée en cas d'échec.
Sources
1. Mindell JA, Owens JA. A Clinical Guide To Pediatric Sleep, Diagnosis and management of sleep problems. Lippincott Williams AND Wilkins; 3e édition. 2015.
2. Behavioral Treatment of Bedtime Problems and Night Wakings in Infants and Young Children. Sleep [Internet]. 1 oct 2006 [cité 16 janv 2022]; Disponible ici
3. American Academy of Sleep Medicine, Société Française de Recherche et Médecine du Sommeil. Classification Internationale des Pathologies du Sommeil. Traduite de L’International Classification of Sleep Disorders third version. 3ème Edition. 2014.
4. Mindell JA, Meltzer LJ, Carskadon MA, Chervin RD. Developmental aspects of sleep hygiene: Findings from the 2004 National Sleep Foundation Sleep in America Poll. Sleep Medicine. Août 2009;10(7):771‑9.
5. Martello E. Enfin je dors... et mes parents aussi. 2ème édition. Editions du CHU Sainte-Justine. 2018.
6. Galland BC, Mitchell EA. Helping children sleep. Archives of Disease in Childhood. 1 oct 2010;95(10):850‑3.
7. Turgeon, Lyse P Sophie. Intervention cognitivo-comportementale auprès des enfants et des adolescents. Presses de l’Université du Québec. 2012.
8. Challamel M-J. Le sommeil du tout-petit. Une lecture pratique et scientifique. Philippe Duval. 2020.
9. Thirion DM, Challamel DM-J. Le sommeil, le rêve et l’enfant. Albin Michel. 2011.
10. Dauvilliers Y. Les troubles du sommeil. Elsevier Health Sciences; 2019. 457 p.
11. Galland BC, Taylor BJ, Elder DE, Herbison P. Normal sleep patterns in infants and children: A systematic review of observational studies. Sleep Medicine Reviews. juin 2012;16(3):213‑22.
12. Lima RB dos S, Dias AJL, Barbosa LP. Overview of clinical trial protocols for behavioral insomnia in infants. Rev Bras Enferm. 2021;74(suppl 4):e20200769.
13. Practice Parameters for Behavioral Treatment of Bedtime Problems and Night Wakings in Infants and Young Children. Sleep [Internet]. 1 oct 2006 [cité 16 janv 2022]; Disponible ici
14. Prise en charge des insomnies du jeune enfant. mt pédiatrie. 2013;(16(2)):97‑107.
15. Bathory E, Tomopoulos S. Sleep Regulation, Physiology and Development, Sleep Duration and Patterns, and Sleep Hygiene in Infants, Toddlers, and Preschool-Age Children. Current Problems in Pediatric and Adolescent Health Care. 1 févr 2017;47(2):29‑42.
16. Montgomery P, Stores G, Wiggs L. The relative efficacy of two brief treatments for sleep problems in young learning disabled (mentally retarded) children: a randomised controlled trial. Arch Dis Child. févr 2004;89(2):125‑30.

